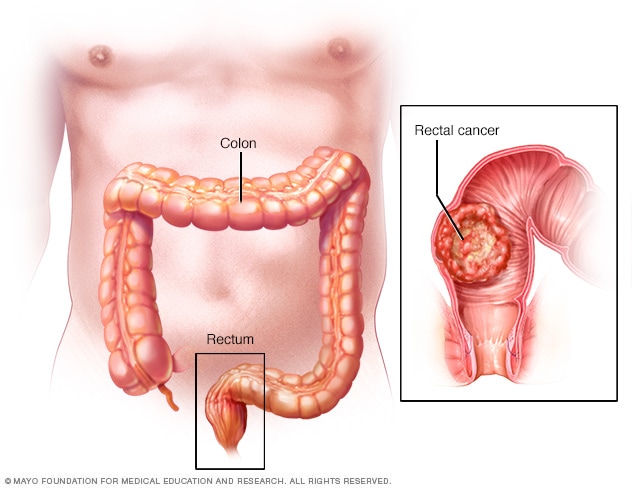
Koloncancer har orsakat flest cancerdöd hos män och kvinnor efter bröstcancer och lungcancer. Men denna typ av cancer kan förhindras med livsstilsförändringar och tidig diagnos.
Men i den globala pandemin COVID-19 går många människor inte till sjukhus för att genomgå sina årliga kontroller på grund av rädslan för COVID-19. Läkare fruktar nu en betydande ökning av antalet koloncancer.
Dessutom leder vissa vanliga missuppfattningar om denna sjukdom till dödliga resultat, ofta i fall som kunde ha räddats om de behandlats tidigt.
375 000 människor diagnostiseras med koloncancer varje år i Europa och 170 000 av dem dör av denna sjukdom. En studie utförd vid universitetet i Bologna i Italien visade att försenad koloncancerscreening i 4-6 månader ökade risken för avancerad koloncancer med 3%, medan en fördröjning på mer än 12 månader ökade risken med 7%. Medan det ännu inte finns något slut på koronaviruspandemin, bör årliga screeningtester inte avbrytas eller skjutas upp.
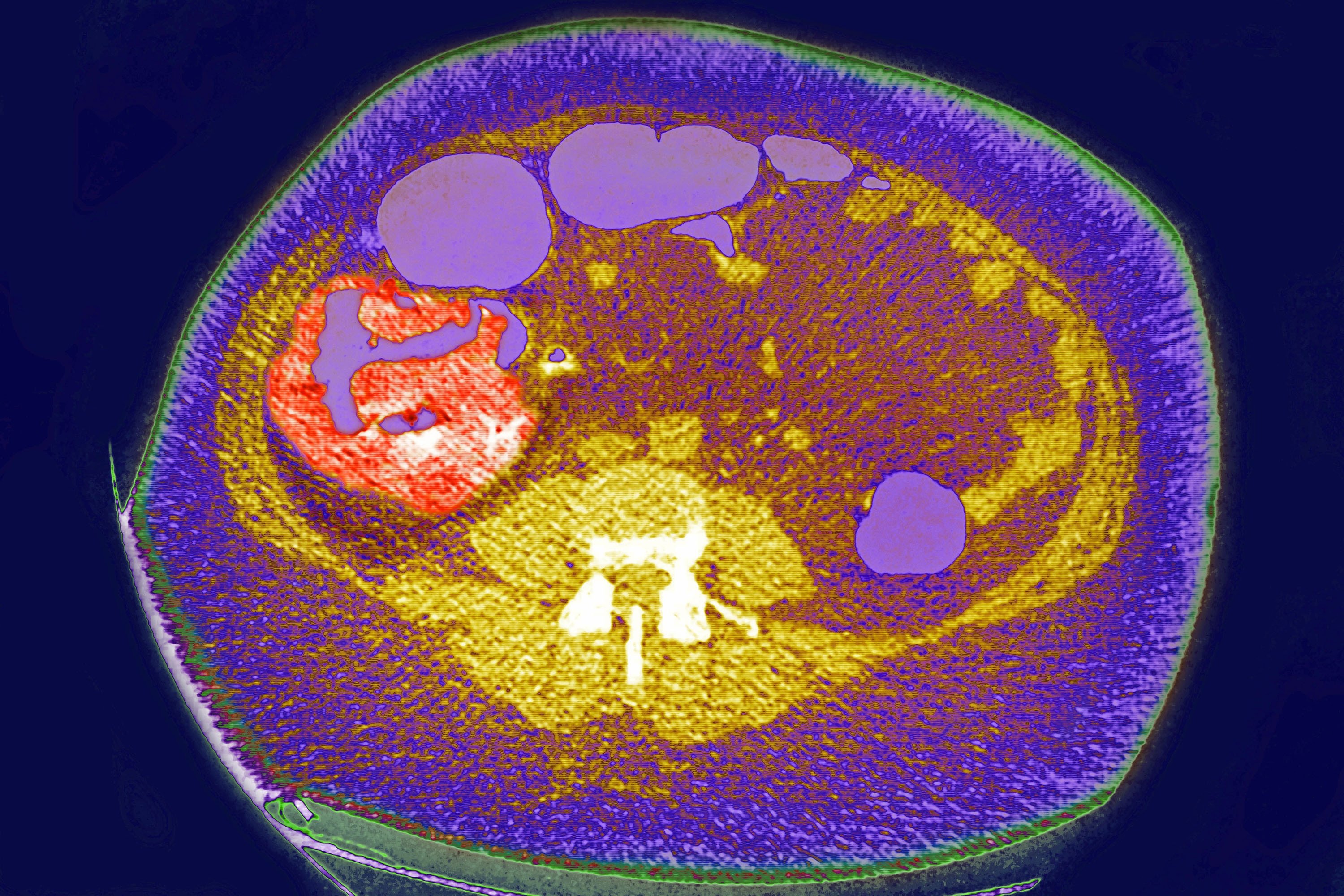
Koloncancer och polyper
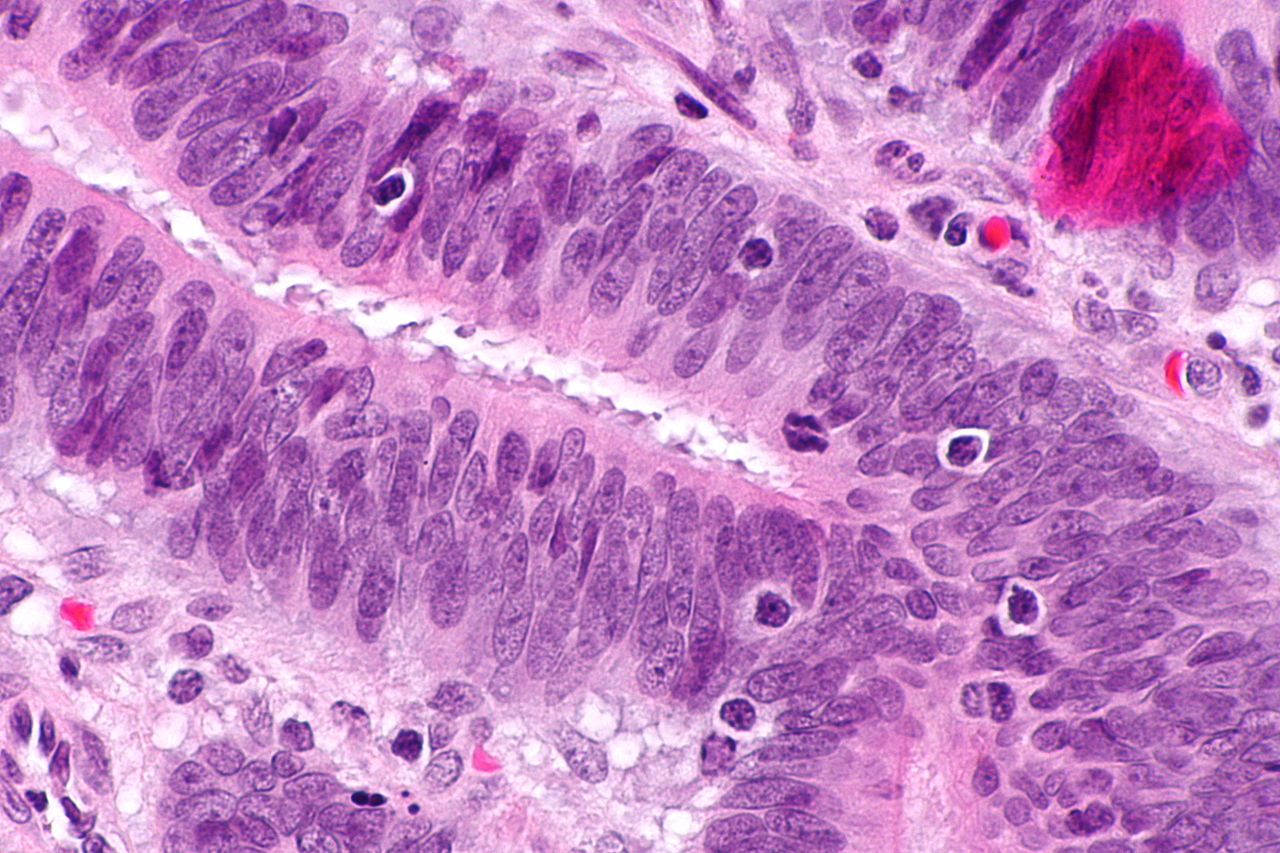
Koloncancer utvecklas i 98% av fallen med polyper. Polyper som är större än 15 mm i diameter är 1,5 gånger mer benägna att bli cancerösa. Eftersom avlägsnande av polyper via koloskopi kan förhindra tjocktarmscancer, utförs screeningprogram för koloncancer baserat på olika protokoll i nästan alla europeiska länder idag. En studie genomförd i 16 europeiska länder mellan 2000 och 2016 visade att förekomsten av kolorektal cancer minskade signifikant i länder som påbörjade screeningtest vid tidigare åldrar.
Med dagens teknik kan tidiga koloncancer och polyper ses bättre med artificiell intelligensbaserade bildsystem. Även om koloskopi är guldstandarden för att detektera polyper, beror framgången med proceduren till stor del på erfarenheten hos den som utför koloskopi och deras efterlevnad av kvalitetsstandarder.
Men idag finns det 6 vanliga missuppfattningar om koloncancer och koloskopi. Dessa missuppfattningar är farliga, eftersom de hindrar tidig diagnos och ofta är anledningen till att patienter träffar en läkare när sjukdomen är i ett avancerat stadium.
Missuppfattning nr 1: Rektalt blod indikerar hemorrojder och är inte ett stort problem.
De flesta patienter är rädda för att få en allvarligare sjukdom och skjuter upp att gå till läkare genom att ursäkta och tro att det bara är hemorrojder. Många människor vänder sig till sina vänner och familj för att få råd istället och tar alternativ medicin. Å andra sidan kan läkaren felaktigt tillskriva blödningen till hemorrojder eller analfissurer, särskilt hos patienter som är unga och lider av kronisk förstoppning.
Blödning från anusen kan vara cancerframkallare eller en stor polyp, och detaljerad undersökning är absolut nödvändig
Missuppfattning nr 2: Koloncancer är rent genetisk, det finns ingen cancer i min familj.
Endast 15% av cancerfallen orsakas av genetik. Att ha koloncancer hos förstegradsläktingar (FDR) eller ha familjär adenomatös polypos (FAP) ökar risken för att utveckla cancer. Koloncancer kan emellertid också utvecklas hos personer som inte har någon familjehistoria av cancer.

Missuppfattning nr 3: Alla långvariga förstoppningsfall leder till cancer.
Förstoppning är en av de vanligaste gastrointestinala störningarna. Men att vara förstoppad betyder inte att du har koloncancer. Det finns inga bevis för att kronisk förstoppning eller irritabelt tarmsyndrom orsakar koloncancer. Men när tjocktarmscancer eller en stor polyp blir tillräckligt stor för att begränsa tarmhålan kan du drabbas av förstoppning, tarmstopp eller rektalblödning. Du bör alltid gå till en gastroenterolog när du har en oväntad förändring i din avföring.
Missuppfattning nr 4: Koloskopier är ett komplicerat och smärtsamt förfarande och kan vara dödligt.
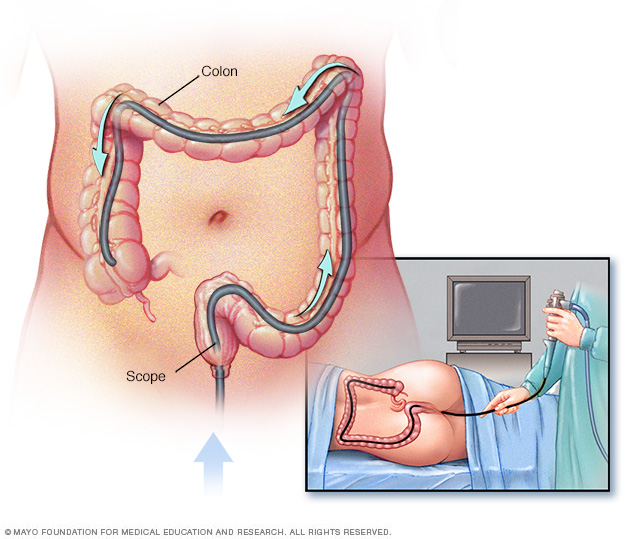
Koloskopi är en mycket låg riskprocedur, om den utförs av en expert. Perforering av tarmarna eller blödning under koloskopi sker i färre än 1 av 1000 fall. Innan en koloskopi ska du gå igenom en grundlig medicinsk utvärdering och bli ifrågasatt om kroniska sjukdomar och de mediciner du tar. Du bör meddela din läkare om du tar antibiotika, blodförtunnande medel eller läkemedel mot diabetes.
Den enda obekväma delen av en koloskopi är preparatet före proceduren. Du kommer att bli ombedd att ta laxermedel för att rensa tarmkanalen. Det vanligaste sättet är att blanda påsar med laxermedel i några liter vatten. De laxerande läkemedlen kommer att ha en söt smak som liknar juice, och du måste konsumera den hela dagen eller under en 2-dagarsperiod. Du kan också bli ombedd att förenkla din kost 3-4 dagar före ingreppet, eller bara konsumera vätskor.
Under koloskopin kommer du inte att känna smärta eftersom proceduren utförs under djup sedering. Generell anestesi är endast nödvändig i vissa fall.
Missuppfattning nr 5: Jag behöver inte göra en koloskopi eftersom jag inte har några problem.
En persons risk att utveckla koloncancer under sin livstid är 6%. Detta är en statistik som inte kan underskattas. På ett enklare sätt kan 1 av 18 personer utveckla koloncancer.
Studier har visat att polyper och koloncancer är vanligare hos överviktiga människor och rökare, hos dem som regelbundet dricker alkohol, hos dem som äter bearbetad mat, har en historia av koloncancer i sin familj och hos dem som inte tränar regelbundet. Risken för dödsfall från koloncancer minskar dock med 45% med koloskopi.
Missuppfattning nr 6: Det finns läkemedel som kan förhindra koloncancer.
Även om mycket forskning har gjorts om detta ämne, finns det inget tydligt resultat. Även om vissa studier har nämnt de anti-cancereffekter av icke-steroida antiinflammatoriska läkemedel (NSAID), såsom aspirin, kalcium, magnesium, folsyra, vitamin B6 och B12, vitamin D, statiner och aspirin, har denna effekt inte varit bekräftades i stora studier.
Tills forskare har mer definitiva resultat är det bäst att äta en hälsosam och fiberrik diet, träna regelbundet, undvika att röka och dricka alkohol och inte gå upp i vikt.
Vem ska ta screeningtest?
Människor i medelriskgruppen bör starta skärmtester för att leta efter koloncancer vid 50 års ålder.
Som med bröstcancer har läkare de senaste åren rekommenderat att sänka screeningåldern till 45 eller till och med 40, eftersom incidensen av koloncancer i tidig ålder har ökat.
Om någon i din familj har haft historia av koloncancer eller lider av familjär adenomatös polypos, bör ditt screeningtest börja mycket tidigare.
.