Två kvinnor delar sina berättelser om livmoderhalscancer – en cancer som sällan orsakar symtom förrän den är avancerad. Ett cellprov är det bästa sättet att diagnostisera livmoderhalscancer. HPV-vaccination kan förhindra det.

Livmoderhalscancer kanske inte är den första cancern man tänker på när man pratar om kvinnors cancerrisker. Bröstcancer, som diagnostiseras i
Men livmoderhalscancer, som diagnostiseras i
Trots rekommendationer för regelbundna undersökningar växer antalet kvinnor som är försenade för undersökning, enligt
Lär dig mer om livmoderhalscancer.
Lyssna på din kropp
“Nej det gör du inte!” Det var de första orden som Ashley Shaffers mamma sa till henne när den certifierade fitnesstränaren från södra Kalifornien berättade för henne att hon hade fått diagnosen livmoderhalscancer.
“Det tog ett tag efter att jag fick beskedet för det att verkligen sjunka in”, sa hon. “Min man var där när jag fick samtalet och efter att jag berättat det för honom grät jag.”
Men Shaffer medger att nyheten inte var en total chock för henne – även om det var för hennes mamma – eftersom hon hade upplevt symtom ett tag.
“Jag var faktiskt lite lättad eftersom jag nu fick några svar”, säger hon.
Innan hon fick diagnosen hade Shaffer upplevt genombrottsblödning.
“Jag tillskrev det till stress, men det blev allt vanligare. Jag började också ha ont under och efter sex, så jag bestämde mig för att det var i mitt bästa intresse att gå till min gynekolog och få en undersökning.”
Gynekologen berättade för henne att hon upplevde biverkningar av p-piller. Hon sa åt henne att ta en paus från p-piller. Men även om hon inte trodde att symtomen var relaterade till något annat, absolut inte cancer, fortsatte läkaren och gjorde Shaffers årliga cellprov och testade henne för HPV.
“Resultaten kom tillbaka en vecka senare med min första onormala pap och en positiv för högrisk HPV,” säger Shaffer. “Några veckor senare gick jag in för en kolposkopi och fick fyra biopsier från min livmoderhals och livmoderhalskanalen. Några dagar senare kom patologin tillbaka från biopsierna och de hittade adenokarcinom på min livmoderhals.”
Hoppa inte över dina friskvårdsbesök
För Anisa Shomo, MD, en familjeläkare och professor vid University of Cincinnati College of Medicine, kom hennes livmoderhalscancerdiagnos efter en vanlig screening. Hennes resultat visade stadium 0 livmoderhalscancer, det tidigaste stadiet och en som sannolikt inte orsakar några symtom.
“Det viktigaste som hjälpte mig att bli upptäckt tidigt är att jag växte upp i en familj där förebyggande hälsovård alltid var viktigt”, säger Dr Shomo.
“Jag är ett av nio barn. Min mamma tillbringade mycket tid hos läkaren för att träffa graviditeter och ta med barn på kontroller, så vi var alltid hos läkaren. Vi är uppfostrade i en kultur av rutinkontroller, så det fångades på en rutinkontroll. Jag hade inga symptom.”
Dr. Shomos cancer var en sällsynt, aggressiv form av livmoderhalscancer, vilket gjorde tidig upptäckt ännu viktigare.
Förvisa skammen
Både Shaffer och Shomo har humant papillomvirus (HPV), ett virus som är ansvarigt för 95 % av alla fall av HPV.
“Jag testade positivt för HPV 16 och 18, vilket är orsaken till de flesta fall av livmoderhalscancer,” säger Shaffer.
Shomo visste att hon hade exponerats för HPV eftersom hon hade upplevt cervikal dysplasi vid en yngre ålder. Hon visste att det innebar att hennes risk för livmoderhalscancer var högre.
Som läkare säger Shomo: “Vi måste prata om det eftersom 95 % av livmoderhalscancern orsakas av HPV. Många människor pratar inte om livmoderhalscancer eftersom det har mycket stigma eftersom mycket livmoderhalscancer orsakas av HPV och för att folk tänker på HPV som en STD. Men i stort sett alla har HPV.”
Faktum är att US Centers for Disease Control and Prevention (CDC) säger
Behandlingar och framtiden
Dr Shomo säger att de goda nyheterna för personer som diagnostiserats med livmoderhalscancer är att diskussionen kring det ofta handlar om överlevnad eftersom behandling kan vara framgångsrik, särskilt om den upptäcks tidigt.
Men många kvinnor måste överväga saker som deras fertilitet och reproduktiva val när de bestämmer sig för en behandling. Det gjorde både Shomo och Shaffer.
“Att fatta behandlingsbeslut var lättare för mig än andra kvinnor. Min man och jag hade redan bestämt mig för att inte skaffa barn, så jag hade turen att inte behöva oroa mig för att försöka behålla min fertilitet. Det är en så stor faktor för många kvinnor i min ålder, säger Shaffer. “Självklart fanns det fortfarande många diskussioner, men min man och jag förblev fokuserade på att bli av med cancern och följa min läkares rekommendationer.”
Shaffer valde att ha en ögleelektrokirurgisk excisionsprocedur (LEEP). Men marginalerna visade fortfarande tecken på cancer, så hon återvände för en konbiopsi, som tog bort en större del av livmoderhalsen. Förfarandet fungerade bra.
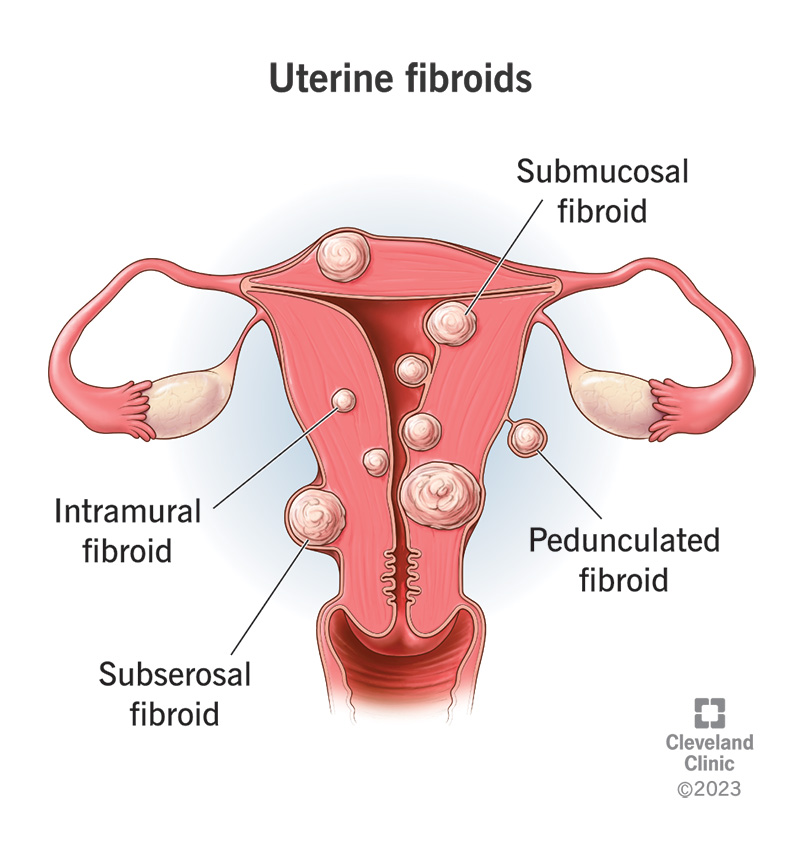
Shaffer bestämde sig dock till slut för att göra en fullständig hysterektomi eftersom “vi också hade upptäckt under ett ultraljud att jag hade myom och adenomyos, samt ville minska risken för att cancern skulle komma tillbaka.”
Dr Shomo gjorde också en konbiopsi, och den var också framgångsrik, men precis som Shaffer valde hon till slut att göra en hysterektomi.
“Vi var ambivalenta när det gäller att skaffa barn. De sa att om du absolut vet att du inte vill ha barn, så kan du göra en hysterektomi, men vi var ambivalenta, så jag fick konbiopsi”, säger Dr Shomo.
Efter 3 år av cellprov varannan månad och efter att ha rådfrågat fertilitetsspecialister om hennes chanser att bilda familj med sin man, bestämde sig Dr Shomo för att göra en hysterektomi.
“Det kunde ha varit värre, jag vet att,” Dr. säger Shomo. “Jag var tacksam för att det inte var det.”
Förespråka förebyggande
Dr Shomo fick HPV-vaccinet när hon gick på läkarutbildningen vid 25 års ålder. “Jag fick HPV-vaccinet när det först kom ut. Jag hade redan blivit utsatt för det, men när de kom ut med vaccinet kände jag att jag ville få det, säger hon och tillägger att hon tror att vaccinet kan ha förhindrat att hennes cancer återvände eller att bli värre och sprida sig.
“Jag kan använda den här kunskapen nu, så jag använder den för att förespråka för mina unga patienter. Vi ger [the HPV vaccine] vid 11 och 12 års ålder, förhoppningsvis, innan du blir riktigt utsatt för det. Det är därför vi ser siffrorna sjunka, säger hon.
HPV-vaccination – tidigt är bäst
Enligt
Att uppmuntra unga människor att få vaccinet passar in i en tregrenad strategi för att göra människor mer medvetna om livmoderhalscancer.
“Vi måste minska stigmat kring HPV, ge HPV-vacciner, och den andra biten är att för människor som har missat båten för vacciner måste vi bara få kvinnor att prioritera sin hälsa och gå till sin läkare.”
Shaffer upprepar att “Du måste vara din egen största förespråkare. Ingen kommer någonsin att känna din kropp som du gör. Om du känner att du inte får den vård du behöver, sök en annan läkare. Livmoderhalscancer kan förebyggas. HPV-vacciner finns tillgängliga. Gå alltid på dina visningar.”