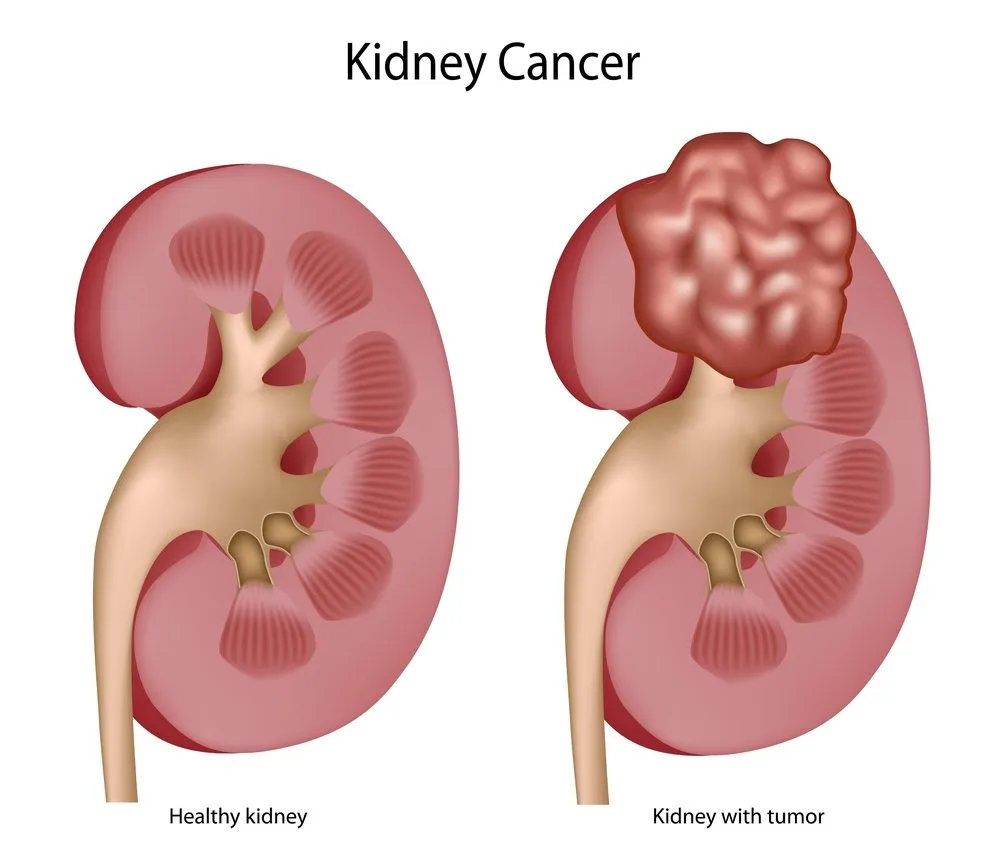
I den här artikeln lär du dig om behandling av njure i steg I, II och III. Njurcancer utvecklas när onormala celler i njurarna börjar dela sig och växa på ett okontrollerat sätt. Det vanligaste symptomet på njurcancer är blod i urinen.
Njurcancer utvärderas i fyra steg. Scenen av en cancer berättar hur stor den är och hur långt den har spridit sig. Cancerstadiet hjälper din läkare att bestämma vilken behandling du behöver.

Behandling av stadium I njurcancer
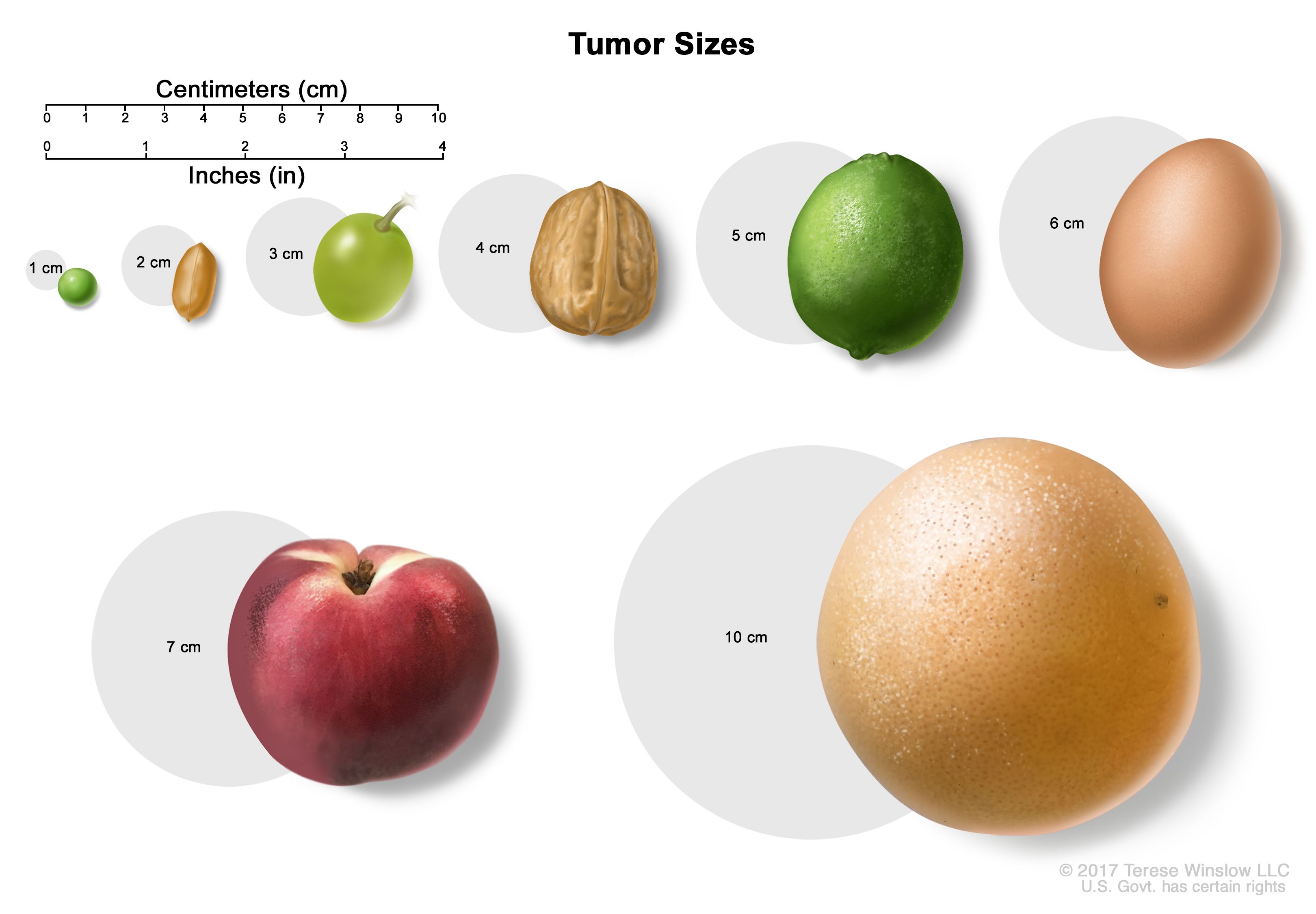
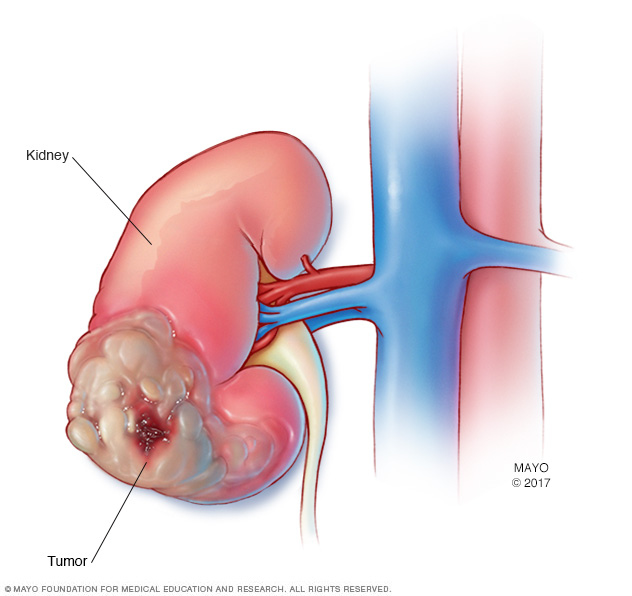
Patienter med stadium I njurcellscancer (RCC) har en primärcancer som är mindre än 7 centimeter stor (cirka 3 tum). Cancern finns i njurarna och har inte spridit sig till lymfkörtlar eller avlägsna platser.
Patienter med stadium I njurcellscancer kan botas med kirurgisk avlägsnande av cancer. I vissa fall rekommenderas dock patienter att ”titta och vänta” eller ”aktiv övervakning”. Under aktiv övervakning följs cancer med låg risk med periodiska avbildningsstudier och kirurgiskt ingrepp används när cancer visar tecken på växande.
Partiell nefrektomi (som endast avlägsnar cancer och en liten gräns av normal vävnad) är standardbehandling för den minsta njurcancer (mindre än 4 centimeter i diameter). Beroende på cancerstorleken och funktionen hos den andra njuren kan vissa kirurger rekommendera radikal nefrektomi (avlägsnande av hela njuren). Partiell nefrektomi verkar dock vara lika effektiv som radikal nefrektomi och bevarar njurfunktionen. Resultaten av kliniska prövningar har visat att 75-96% av patienterna med stadium I njurcancer är botbara med enbart kirurgi.
Behandling av stadium II njurcancer
Patienter med stadium II njurcellscancer har en primärcancer som är större än 7 centimeter (cirka 3 tum) i diameter. Cancer är begränsad till njuren och har inte spridit sig till lymfkörtlar eller avlägsna platser.
Patienter med stadium II njurcellscancer kan botas med kirurgisk avlägsnande av cancer. Radikal nefrektomi (avlägsnande av hela den drabbade njuren) är standardbehandling för cancer av denna storlek. Avlägsnande av endast cancer och en liten gräns av normal vävnad, ett förfarande som kallas en partiell nefrektomi, utvärderas dock vid behandling av större cancerformer som är kirurgiskt tillgängliga. Resultat från kliniska prövningar har visat att 63-95% av patienterna med stadium II njurcancer kan botas med enbart kirurgi.
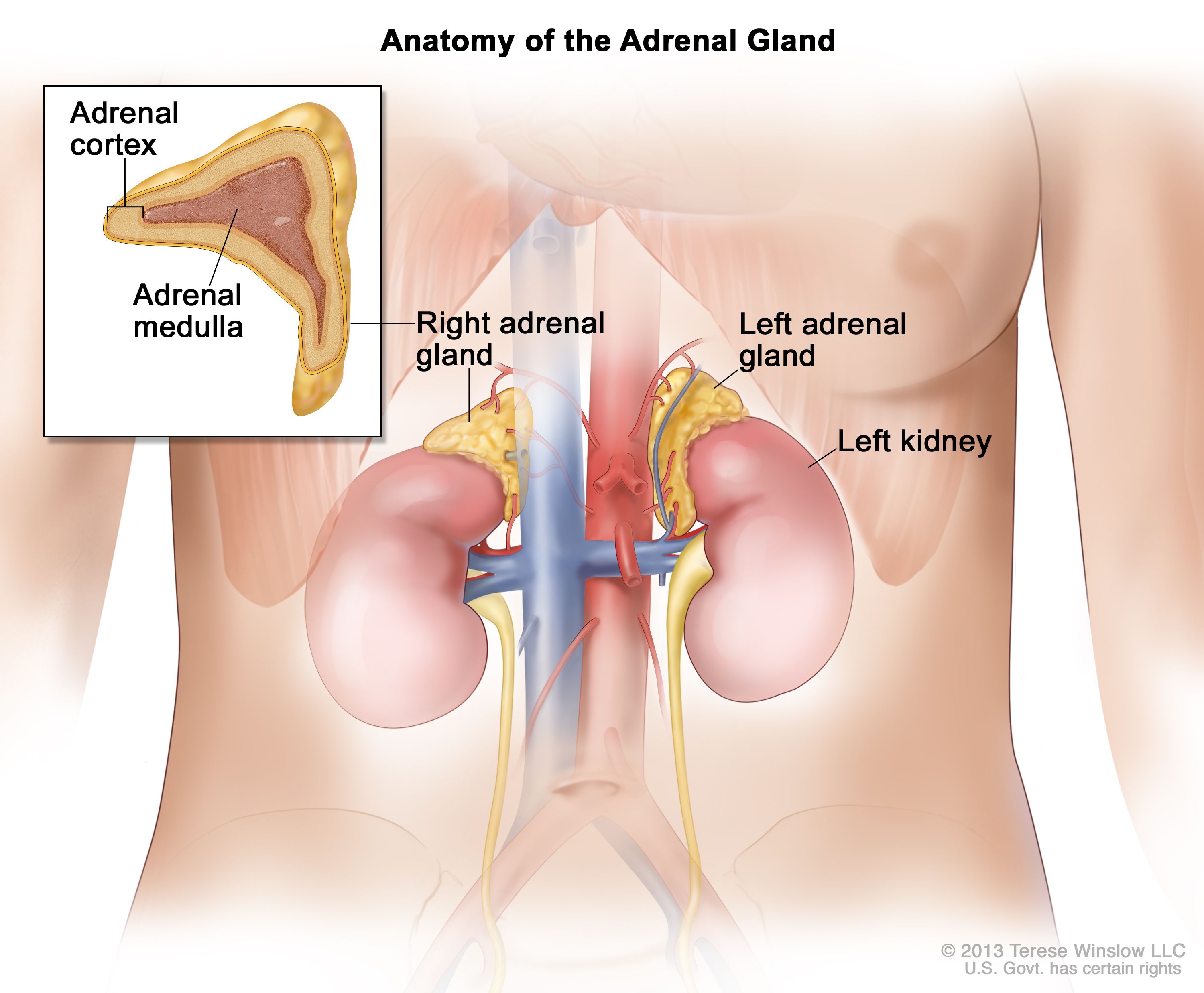
Radikal nefrektomi: Kirurgi för stadium II njurcellscancer har historiskt inneburit att hela den drabbade njuren och den bifogade binjurarna tas bort, ett förfarande som kallas en radikal nefrektomi. Mindre invasiva operationer perfekteras och kan vara ett alternativ för många patienter.
I vissa fall behöver binjurarna inte behöva tas bort. Binjurarna är komplexa organ som arbetar med hjärnan för att producera och reglera viktiga hormoner, inklusive adrenalin för att klara av fysisk och emotionell stress, kortikosteroider för att undertrycka inflammation och kortisol för att kontrollera kroppens användning av fetter, proteiner och kolhydrater.
Forskare har rapporterat att patienter som genomgick nefrektomi men inte fick bort binjurarna överlevde så länge som patienter som genomgått nefrektomi med borttagning av binjurarna och inte hade någon högre risk för postoperativa komplikationer.
Behandling av stadium III njurcancer
Även om njurcancer i steg III varierar i storlek, delar de ett avgörande drag för spridning av cancer till en enda lymfkörtel. Cancern kan också ha spridit sig till närliggande blodkärl – inklusive njurvenerna eller vena cava – men har inte spridit sig till avlägsna platser i kroppen.
Behandling för stadium III njurcancer innefattar vanligtvis kirurgi för att ta bort den drabbade njuren, drabbade lymfkörtlar och annan cancer som kan ha spridit sig nära njuren plus den bifogade binjurarna och fettvävnaden. Denna operation är känd som en radikal nefrektomi. Resultat från kliniska prövningar har visat att 38-70% av patienterna med stadium III njurcellscancer är botbara med enbart kirurgi. Men hos patienter med steg III har cancer spridit sig utanför njuren och patienterna har högre risk för canceråterfall.
Partiell nefrektomi (nefronbesparande kirurgi)
Att bara ta bort cancer och en del av omgivande frisk vävnad – ett förfarande som kallas partiell nefrektomi – anses nu vara vårdstandarden för behandling av små njurcancer. Fördelarna med detta tillvägagångssätt är kortare sjukhusvistelse och återhämtningstid, och viktigare är att njurfunktionen bevaras, vilket är särskilt värdefullt för patienter som redan har dålig njurfunktion eller bara har en njure. Att bevara den drabbade njuren är också värdefull om cancer skulle återkomma i motsatt njure.
Fördelarna och säkerheten med detta tillvägagångssätt har upprepade gånger visats vid behandling av patienter med stadium T1a njurcancer, som definieras som en cancer som är mindre än 4 centimeter i diameter.
Partiell nefrektomi verkar också vara ett livskraftigt behandlingsalternativ för patienter med stadium T1b-cancer (som är 4-7 centimeter i diameter) om en tillräcklig mängd normal vävnad som omger cancer kan avlägsnas. Patienter med dessa cancerformer, som behandlas med partiell nefrektomi, har visat sig leva så länge och uppleva en liknande cancerfri varaktighet som patienter som behandlas med radikal nefrektomi.
En längre uppföljning som syftar till att bekräfta dessa resultat pågår dock. För de patienter med stadium T1b-cancer som är mer centralt beläget eller de med flera tumörer kan radikal nefrektomi vara ett bättre alternativ.
Laparoskopisk kirurgi
Laparoskopisk kirurgi är en teknik som är mindre omfattande och invasiv än traditionell, öppen kirurgi. Under en laparoskopisk operation för njurcancer gör kirurgen små snitt på en centimeter i buken och sidan. Kirurgen sätter sedan in ett mycket litet rör som håller en videokamera, vilket skapar en levande bild av insidan av patientens kropp. Denna bild visas kontinuerligt på en TV-skärm så att kirurger kan utföra hela operationen genom att titta på skärmen.
Både radikal nefrektomi och partiell nefrektomi kan utföras med laparoskopi. Vid en radikal nefrektomi förstoras snittet så att njuren kan passera. En liten del av vävnaden avlägsnas med en partiell nefrektomi och snittet kan förbli litet.
Laparoskopisk radikal nefrektomi
Denna teknik har dykt upp som ett alternativ till öppen kirurgi vid behandling av mindre (mindre än 8 centimeter i diameter), lokaliserad njurcancer. Patienter som behandlas med laparoskopisk metod verkar inte ha större risk för canceråterfall 5-10 år efter behandling jämfört med patienter som behandlas med öppen radikal nefrektomi. De två tillvägagångssätten har också visat sig resultera i liknande överlevnad. Patienter som är kandidater för laparoskopisk radikal nefrektomi skulle dock också göra det bra med partiell nefrektomi. Fördelarna med laparoskopisk radikal nefrektomi (kortare sjukhusvistelse och snabbare återhämtning) måste balanseras med fördelen med partiell nefrektomi, vilket är bättre långvarig njurfunktion.
Laparoskopisk partiell nefrektomi
Denna teknik verkar ge resultat som är jämförbara med konventionell öppen partiell nefrektomi. Resultaten av en klinisk prövning med 100 patienter med en genomsnittlig cancerstorlek på 3,1 cm som genomgick laparoskopisk operation visade att alla patienter överlevde tre och ett halvt år eller mer efter behandling utan tecken på canceråterfall. Laparoskopisk partiell nefrektomi är en specialiserad teknik och bör endast utföras av en kirurg som har erfarenhet av detta förfarande.
Adjuvant terapi
US Food and Drug Administration har godkänt en behandling för adjuvansbehandling av vuxna patienter med hög risk för återkommande RCC efter nefrektomi.
Godkännandet av medicinen Sutent (sunitinibmalat) baserades på en klinisk multicenterstudie där 615 patienter med hög risk RCC behandlades med kirurgisk nefrektomi och sedan fick ytterligare behandling antingen Sutent en gång dagligen, 4 veckor efter behandling följt av 2 lediga veckor, eller ingen ytterligare behandling och direkt jämfört. Den genomsnittliga överlevnadstiden utan canceråterfall för patienter som tog Sutent var 6,8 år jämfört med 5,6 år för de som inte fick någon ytterligare behandling. Sutent är det första läkemedlet som godkänts för användning efter operation vid högrisk njurcellscancer.
Strategier för att förbättra behandlingen av njurcellscancer i steg I, II, III
Utvecklingen av effektivare cancerbehandlingar kräver att nya och innovativa behandlingar utvärderas med cancerpatienter. Kliniska prövningar är studier som utvärderar effektiviteten av nya läkemedel eller behandlingsstrategier. Områden med aktiv undersökning som syftar till att förbättra behandlingen av njurcellscancer inkluderar följande:
Adjuvant terapi: Cancer kan återkomma efter behandling med kirurgi eftersom små mängder cancer redan hade spridit sig utanför njurarna före cancerens kirurgiska avlägsnande. Det beräknas för närvarande att 20-30% av cancer i tidigt stadium återkommer inom tre år efter operationen. Återkommande förekommer oftast i lungorna.
Behandling med systemisk terapi efter operation kallas adjuvant terapi. Historiskt har adjuvant terapi med strålterapi, kemoterapi eller immunterapi inte visat sig vara effektivt vid administrering efter operation. Nyare precisionscancerläkemedel och immunterapier som används vid behandling av metastaserad njurcellscancer utvärderas emellertid nu som adjuvansbehandling för patienter med sjukdom i ett tidigt stadium; patienter bör diskutera riskerna och fördelarna med att delta i en klinisk prövning med utvärdering av nya adjuvant terapier med sin läkare.
Radiofrekvensablation: Radiofrekvensablation är en minimalt invasiv teknik som använder värme för att förstöra cancerceller. Under radiofrekvensablation placeras en elektrod direkt i cancer under ledning av en CT-skanning, ultraljud eller laparoskopi. Elektroden avger högfrekventa radiovågor, vilket skapar intensiv värme som förstör cancercellerna.
Radiofrekvensablation verkar vara en lovande teknik för behandling av patienter med små njurcancer (mindre än 4 centimeter i diameter) som inte är berättigade till operation. Resultat från kliniska prövningar indikerar att canceråterfall förekom hos färre än 10% av patienterna två år efter operationen. Större tumörer (mer än 3 centimeter) är mer utmanande att behandla med detta tillvägagångssätt och är mer benägna att återkomma efteråt.
Kryoablation: Kryoablation är en mindre invasiv teknik som använder extremt kalla temperaturer för att ”frysa” små cancerformer. Hos patienter med cancer som är mindre än eller lika med 5,0 cm i diameter verkar kryoablation vara ett lovande tillvägagångssätt för att ta bort cancer. Långsiktig forskning är dock nödvändig för att bekräfta fördelarna med kryoablation.
.