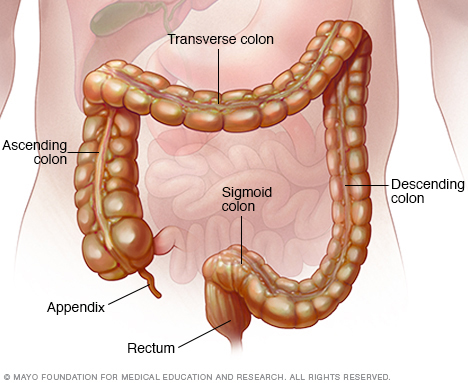
Ulcerös kolit är en inflammatorisk tarmsjukdom. Denna sjukdom orsakar irritation, inflammation och sår i slemhinnan i tjocktarmen. I den här guiden lär du dig om metoder för behandling av ulcerös kolit.

Behandling av ulcerös kolit
Ulcerös kolitbehandling innebär vanligtvis antingen läkemedelsbehandling eller kirurgi.
Flera kategorier av läkemedel kan vara effektiva vid behandling av ulcerös kolit. Vilken typ av läkemedel du tar beror på hur svårt ditt tillstånd är. Läkemedlen som fungerar bra för vissa människor kanske inte fungerar för andra människor, så det kan ta tid att hitta ett läkemedel som hjälper dig.
Dessutom, eftersom vissa läkemedel har allvarliga biverkningar, måste du väga fördelarna och riskerna med någon behandling.

Antiinflammatoriska läkemedel
Antiinflammatoriska läkemedel är ofta det första steget i behandlingen av ulcerös kolit och lämpliga för de flesta människor med detta tillstånd. Dessa läkemedel inkluderar:
- 5-aminosalicylater. Exempel på denna typ av läkemedel inkluderar sulfasalazin (azulfidin), mesalamin (Asacol HD, Delzicol), balsalazid (Colazal) och olsalazin (Dipentum). Vilken du tar, och om den tas genom munnen eller som en lavemang eller suppositorium, beror på det område av din kolon som påverkas.
- Kortikosteroider. Dessa läkemedel, som inkluderar prednison och budesonid, är i allmänhet reserverade för måttlig till svår ulcerös kolit som inte svarar på andra behandlingar. På grund av biverkningarna ges de vanligtvis inte långvarigt.
Immunsystemsundertryckare
Dessa läkemedel minskar också inflammation, men de gör det genom att undertrycka immunsystemets svar som startar processen med inflammation. För vissa människor fungerar en kombination av dessa läkemedel bättre än ett läkemedel ensamt.
Immunsuppressiva läkemedel inkluderar:
- Azatioprin (Azasan, Imuran) och merkaptopurin (Purinethol, Purixan). Dessa är de mest använda immunsuppressiva medlen för behandling av inflammatorisk tarmsjukdom. Att ta dessa läkemedel kräver att du följer upp nära med din läkare och att ditt blod kontrolleras regelbundet för att leta efter biverkningar, inklusive effekter på levern och bukspottkörteln.
- Cyklosporin (Gengraf, Neoral, Sandimmune). Detta läkemedel är normalt reserverat för personer som inte har svarat bra på andra mediciner. Cyklosporin har potential för allvarliga biverkningar och är inte för långvarig användning.
- Tofacitinib (Xeljanz). Detta kallas en ”liten molekyl” och fungerar genom att stoppa inflammationsprocessen. Tofacitinib är effektivt när andra behandlingar inte fungerar. De viktigaste biverkningarna inkluderar ökad risk för bältrosinfektion och blodproppar.
Biologics
Denna klass av terapier riktar sig mot proteiner som framställts av immunsystemet. Typer av biologiska läkemedel som används för att behandla ulcerös kolit inkluderar:
- Infliximab (Remicade), adalimumab (Humira) och golimumab (Simponi). Dessa läkemedel, kallade tumörnekrosfaktor (TNF) -hämmare, eller biologiska läkemedel, fungerar genom att neutralisera ett protein som produceras av ditt immunsystem. De är för personer med svår ulcerös kolit som inte svarar på eller inte kan tolerera andra behandlingar.
- Vedolizumab (Entyvio). Detta läkemedel är godkänt för behandling av ulcerös kolit för personer som inte svarar på eller inte tolererar andra behandlingar. Det fungerar genom att blockera inflammatoriska celler från att komma till inflammationsstället.
- Ustekinumab (Stelara). Detta läkemedel är godkänt för behandling av ulcerös kolit för personer som inte svarar på eller inte tolererar andra behandlingar. Det fungerar genom att blockera ett annat protein som orsakar inflammation.
Andra mediciner
Du kan behöva ytterligare mediciner för att hantera specifika symtom på ulcerös kolit. Prata alltid med din läkare innan du använder receptfria läkemedel. Din läkare kan rekommendera ett eller flera av följande.
- Läkemedel mot diarré. Vid svår diarré kan loperamid (Imodium AD) vara effektivt. Använd läkemedel mot diarré med stor försiktighet och efter att ha pratat med din läkare, eftersom de kan öka risken för förstorad kolon (giftig megakolon).
- Smärtstillande. För mild smärta kan din läkare rekommendera paracetamol (Tylenol, andra) – men inte ibuprofen (Advil, Motrin IB), naproxennatrium (Aleve) och diklofenaknatrium, vilket kan förvärra symtomen och öka svårighetsgraden av sjukdomen.
- Antispasmodics. Ibland ordinerar läkare antispasmodiska terapier för att hjälpa till med kramper.
- Järntillskott. Om du har kronisk tarmblödning kan du utveckla järnbristanemi och få järntillskott.
Kirurgi
Kirurgi kan eliminera ulcerös kolit och innebär att du tar bort hela tjocktarmen och ändtarmen (proctocolectomy).
I de flesta fall innebär denna metod ett förfarande som kallas ileoanal anastomos (J-påse) kirurgi. Denna procedur eliminerar behovet av att bära en väska för att samla avföring. Din kirurg konstruerar en påse från slutet av tunntarmen. Påsen fästs sedan direkt på din anus, så att du kan kasta avfall relativt normalt.
I vissa fall är en påse inte möjlig. Istället skapar kirurger en permanent öppning i buken, genom vilken avföring passeras för uppsamling i en pås.
Cancerövervakning
Du kommer att behöva screening frekventare för koloncancer på grund av din ökade risk. Det rekommenderade schemat beror på platsen för din sjukdom och hur länge du har haft det. Personer med proktit löper inte ökad risk för koloncancer.
Om din sjukdom involverar mer än din rektum, kommer du att behöva en övervakningskoloskopi vartannat till två år, som börjar så snart åtta år efter diagnosen om majoriteten av din kolon är inblandad, eller 15 år om bara vänster sida av din kolon inblandade.
Vård hemma
Ibland kan du känna dig hjälplös när du möter ulcerös kolit. Men förändringar i din kost och livsstil kan hjälpa till att kontrollera dina symtom och förlänga tiden mellan uppblåsningar.
Det finns inga bevis för att det du äter faktiskt orsakar inflammatorisk tarmsjukdom. Men vissa livsmedel och drycker kan förvärra dina tecken och symtom, särskilt under en uppblossning.
Det kan vara bra att föra en matdagbok för att hålla reda på vad du äter, samt hur du mår. Om du upptäcker att vissa livsmedel orsakar att dina symtom blossar kan du försöka eliminera dem.
Här är några allmänna kostförslag som kan hjälpa dig att hantera ditt tillstånd:
- Begränsa mejeriprodukter. Många personer med inflammatorisk tarmsjukdom tycker att problem som diarré, buksmärta och gas förbättras genom att begränsa eller eliminera mejeriprodukter. Du kan vara laktosintolerant – det vill säga din kropp kan inte smälta mjölksocker (laktos) i mejeriprodukter. Att använda en enzymprodukt som Lactaid kan också hjälpa.
- Ät små måltider. Du kanske tycker att du mår bättre att äta fem eller sex små måltider om dagen snarare än två eller tre större.
- Drick mycket vätska. Försök att dricka mycket vätska dagligen. Vatten är bäst. Alkohol och drycker som innehåller koffein stimulerar tarmarna och kan förvärra diarré, medan kolsyrade drycker ofta producerar gas.
- Prata med en dietist. Om du börjar gå ner i vikt eller om din diet har blivit mycket begränsad, prata med en registrerad dietist.
Mental stress
Även om stress inte orsakar inflammatorisk tarmsjukdom kan det göra dina tecken och symtom värre och kan utlösa uppblåsningar.
För att hjälpa till att kontrollera stress, försök:
- Övning. Även mild träning kan hjälpa till att minska stress, lindra depression och normalisera tarmfunktionen. Tala med din läkare om en träningsplan som passar dig.
- Biofeedback. Denna stressreducerande teknik hjälper dig att minska muskelspänningar och sakta ner din hjärtfrekvens med hjälp av en feedbackmaskin. Målet är att hjälpa dig att komma in i ett avslappnat tillstånd så att du lättare kan hantera stress.
- Regelbundna avslappnings- och andningsövningar. Ett effektivt sätt att hantera stress är att utföra avslappnings- och andningsövningar. Du kan ta lektioner i yoga och meditation eller träna hemma.
Alternativa terapier
Många personer med matsmältningsstörningar har använt någon form av kompletterande och alternativ medicin (CAM). Det finns dock få väldesignade studier som visar säkerheten och effektiviteten hos kompletterande och alternativ medicin.
Även om forskningen är begränsad finns det vissa bevis för att tillsats av probiotika tillsammans med andra mediciner kan vara till hjälp, men detta har inte bevisats.
Förbereder sig för ett möte med en läkare
Symtom på ulcerös kolit kan först be dig att besöka din primärläkare. Din läkare kan rekommendera att du träffar en specialist som behandlar matsmältningssjukdomar (gastroenterolog).
Här är lite information som hjälper dig att göra dig redo för mötet.
Vad kan du göra
- Var medveten om eventuella restriktioner. Var noga med att fråga om det finns något du behöver göra i förväg, till exempel att begränsa din kost.
- Anteckna alla symtom du upplever, även om de verkar inte relaterade till anledningen till att du har planerat mötet.
- Anteckna viktig personlig information, inklusive saker som senaste livsförändringar eller stora påfrestningar.
- Gör en lista över alla mediciner, vitaminer eller kosttillskott som du tar. Var noga med att meddela din läkare om du också tar örtberedningar.
- Be en familjemedlem eller vän att följa med dig. Ibland kan det vara svårt att komma ihåg all information som du får under ett möte. Någon som följer med dig kanske kommer ihåg något som du saknade eller glömde.
- Skriv ner en lista med frågor fråga din läkare.
För ulcerös kolit är några grundläggande frågor att ställa din läkare:
- Vad är den mest troliga orsaken till mina symtom?
- Finns det andra möjliga orsaker till mina symtom?
- Vilka typer av tester behöver jag? Kräver dessa tester någon speciell förberedelse?
- Är detta tillstånd tillfälligt eller långvarigt?
- Vilka behandlingar finns tillgängliga och vilka rekommenderar du?
- Vilka typer av biverkningar kan jag förvänta mig av behandlingen?
- Finns det några receptbelagda läkemedel som jag behöver undvika?
- Vilken typ av uppföljningsvård behöver jag? Hur ofta behöver jag en koloskopi?
- Finns det några alternativ till det primära tillvägagångssätt som du föreslår?
- Jag har andra hälsoförhållanden. Hur kan jag bäst hantera dem tillsammans?
- Finns det vissa livsmedel jag inte kan äta längre?
- Kommer jag att kunna fortsätta arbeta?
- Kan jag få barn?
- Finns det ett generiskt alternativ till det läkemedel du ordinerar?
- Finns det några dokument som jag kan ta med mig? Vilka webbplatser rekommenderar du?
Vad din läkare kan fråga
Din läkare kommer sannolikt att ställa dig ett antal frågor. Att vara redo att svara på dem kan reservera tid att gå igenom poäng du vill spendera mer tid på. Din läkare kan fråga:
- När började du först uppleva symtom?
- Har dina symtom varit kontinuerliga eller tillfälliga?
- Hur allvarliga är dina symtom?
- Har du buksmärtor?
- Har du haft diarré? Hur ofta?
- Har du nyligen gått ner i vikt oavsiktligt?
- Verkar något förbättra dina symtom?
- Vad verkar förvärra dina symtom?
- Har du någonsin upplevt leverproblem, hepatit eller gulsot?
- Har du haft några problem med leder, ögon, hudutslag eller sår eller har du fått sår i munnen?
- Vaknar du från sömnen på natten på grund av diarré?
- Har du nyligen rest? Om så är fallet, var?
- Är det någon annan i ditt hem som är sjuk med diarré?
- Har du tagit antibiotika nyligen?
- Tar du regelbundet icke-steroida antiinflammatoriska läkemedel, såsom ibuprofen (Advil, Motrin IB) eller naproxennatrium (Aleve)?
.