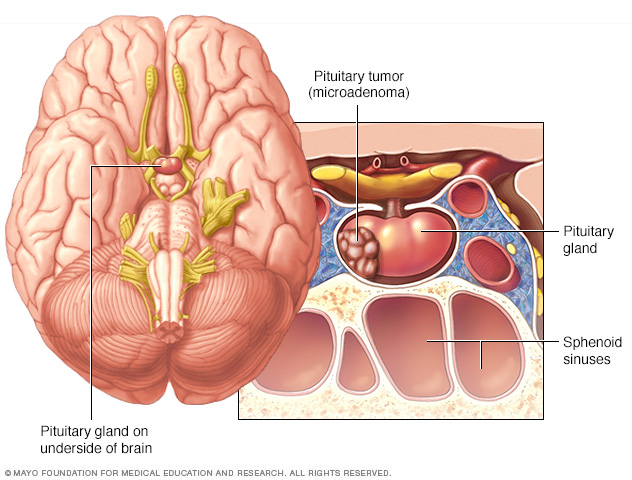
I den här artikeln lär du dig om processen för diagnos och behandling hypofys tumörer. En hypofystumör är en grupp av onormala celler som växer utom kontroll i hypofysen.
Pituitary tumördiagnos
Hypofystumörer går ofta odiagnostiserade eftersom deras symtom liknar andra sjukdomar. Och vissa hypofystumörer finns på grund av medicinska tester för andra sjukdomar.
För att diagnostisera en hypofystumör kommer din läkare sannolikt att ta en detaljerad historia och utföra en fysisk undersökning. Läkaren kan beställa:
- Blod- och urinprov. Dessa tester kan avgöra om du har en överproduktion eller hormonbrist.
- Hjärnavbildning. En CT-skanning eller MR-skanning av din hjärna kan hjälpa din läkare att bedöma placeringen och storleken på en hypofystumör.
- Visionstestning.Detta test kan avgöra om en hypofystumör har försämrat din syn eller perifera syn.
Dessutom kan din läkare hänvisa dig till en endokrinolog för mer omfattande testning.
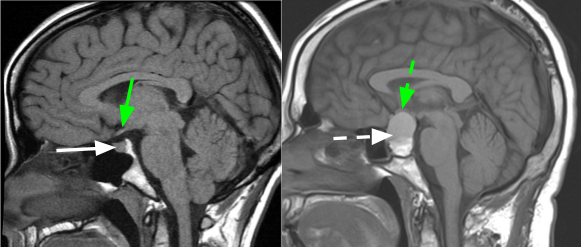
Hypofys tumörbehandling
Många hypofystumörer kräver inte behandling. Om tumörerna behöver behandlas beror behandlingen på typen av tumör, dess storlek och hur långt den har vuxit till din hjärna. Din ålder och din allmänna hälsa är också faktorer.
Behandlingen involverar ett team av medicinska experter, eventuellt inklusive en hjärnkirurg (neurokirurg), specialist i endokrinsystemet (endokrinolog) och en strålningsonkolog. Läkare använder vanligtvis kirurgi, strålbehandling och mediciner, antingen ensamma eller i kombination, för att behandla en hypofystumör och återställa hormonproduktionen till normala nivåer.
Kirurgi för att behandla hypofystumör
Kirurgiskt avlägsnande av hypofystumör är vanligtvis nödvändigt om tumören pressar på optiska nerver eller om tumören överproducerar vissa hormoner. Framgången för operationen beror på tumörtypen, dess plats, dess storlek och om tumören har invaderat omgivande vävnader. De två huvudsakliga kirurgiska teknikerna för behandling av hypofystumörer är:
- Endoskopisk transnasal transsphenoidal strategi. Med denna teknik kan din läkare ta bort tumören genom näsan och bihålorna utan ett yttre snitt. Ingen annan del av din hjärna påverkas, och det finns inget synligt ärr. Stora tumörer kan vara svåra att ta bort på detta sätt, särskilt om en tumör har invaderat närliggande nerver eller hjärnvävnad.
- Transkraniell strategi (kraniotomi). Tumören avlägsnas genom den övre delen av skallen via ett snitt i hårbotten. Det är lättare att nå stora eller mer komplicerade tumörer med denna procedur.
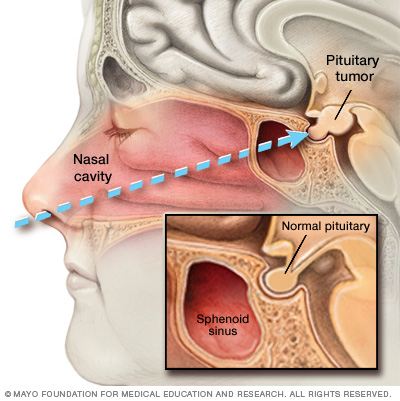
Strålbehandling för att behandla hypofystumör
Strålterapi använder strålkällor med hög energi för att förstöra tumörer. Denna terapi kan användas efter operation eller ensam om kirurgi inte är ett alternativ. Strålbehandling kan vara till nytta om en tumör kvarstår eller återkommer efter operationen och orsakar tecken och symtom som läkemedel inte lindrar. Metoder för strålterapi inkluderar:
- Stereotaktisk strålkirurgi. Levereras ofta som en enda hög dos, denna metod fokuserar strålningsstrålar på tumören utan ett snitt. Denna metod levererar strålningsstrålar tumörens storlek och form in i tumören med hjälp av speciella hjärnbildningsmetoder. Minimal strålning kommer i kontakt med frisk vävnad som omger tumören, vilket minskar risken för normal vävnad.
- Extern strålning. Denna metod levererar strålning i små steg över tiden. En serie behandlingar, vanligtvis fem gånger i veckan under en period på fyra till sex veckor, utförs på poliklinisk basis. Även om denna terapi ofta är effektiv kan det ta år att helt kontrollera tumörtillväxten och hormonproduktionen. Strålbehandling kan också skada återstående normala hypofysceller och normal hjärnvävnad, särskilt nära hypofysen.
- Intensitetsmodulerad strålterapi (IMRT). Denna typ av strålterapi använder en dator som gör det möjligt för läkaren att forma strålarna och omger tumören från många olika vinklar. Strålarnas styrka kan också vara begränsad, vilket innebär att omgivande vävnader får mindre strålning.
- Protonstrålebehandling. Ett annat strålningsalternativ, den här typen använder positivt laddade joner (protoner) snarare än röntgenstrålar. Till skillnad från röntgenstrålar slutar protonstrålar efter att ha släppt sin energi inom sitt mål. Strålarna kan kontrolleras fint och kan användas på tumörer med mindre risk för friska vävnader. Denna typ av terapi kräver specialutrustning och är inte allmänt tillgänglig.
Fördelarna och komplikationerna med dessa former av strålbehandling är ofta inte omedelbara och det kan ta månader eller år att vara fullt effektiva. En strålningsonkolog kommer att utvärdera ditt tillstånd och diskutera fördelarna och nackdelarna med varje alternativ med dig.
Läkemedel för att behandla hypofystumör
Behandling med mediciner kan hjälpa till att blockera överskott av hormonsekretion och ibland krympa vissa typer av hypofystumörer:
- Prolaktinsekreterande tumörer (prolaktinom). Läkemedlen kabergolin och bromokriptin (Parlodel, Cycloset) minskar sekretionen av prolaktin och minskar ofta tumörstorleken. Möjliga biverkningar inkluderar sömnighet, yrsel, illamående, nästäppa, kräkningar, diarré eller förstoppning, förvirring och depression. Vissa människor utvecklar tvångsmässigt beteende, såsom spel, medan de tar dessa mediciner.
-
ACTH-producerande tumörer (Cushings syndrom). Läkemedel för att kontrollera överdriven produktion av kortisol i binjurarna inkluderar ketokonazol, mitotan (Lysodren) och metyrapon (Metopirone). Osilodrostat (Isturisa) minskar också kortisolproduktionen. Potentiella negativa effekter inkluderar en abnormitet i hjärtledningen som kan leda till allvarlig oregelbunden hjärtslag. Mifepriston (Korlym, Mifeprex) är godkänt för personer med Cushings syndrom som har typ 2-diabetes eller glukosintolerans. Mifepriston minskar inte kortisolproduktionen, men det blockerar effekterna av kortisol på dina vävnader. Biverkningar kan inkludera trötthet, illamående, kräkningar, huvudvärk, muskelsmärta, högt blodtryck, lågt kalium och svullnad.
Pasireotid (Signifor) verkar genom att minska ACTH-produktionen från en hypofystumör. Detta läkemedel ges som en injektion två gånger dagligen. Det rekommenderas om hypofyskirurgi misslyckas eller inte kan göras. Biverkningar är ganska vanliga och kan inkludera diarré, illamående, högt blodsocker, huvudvärk, buksmärta och trötthet.
-
Tillväxthormonutsöndrande tumörer. Två typer av läkemedel är tillgängliga för dessa typer av hypofystumörer och är särskilt användbara om kirurgi inte har lyckats normalisera tillväxthormonproduktionen. En typ av läkemedel som kallas somatostatinanaloger, som inkluderar läkemedel som oktreotid (Sandostatin, Sandostatin LAR Depot) och lanreotid (Somatuline Depot), orsakar en minskning av tillväxthormonproduktionen och kan krympa tumören. Dessa ges genom injektioner, vanligtvis var fjärde vecka. Ett oralt preparat av oktreotid (Mycapssa) är nu tillgängligt och har liknande effekt och biverkningar som det injicerbara preparatet.
Dessa läkemedel kan orsaka biverkningar som illamående, kräkningar, diarré, magont, yrsel, huvudvärk och smärta vid injektionsstället. Många av dessa biverkningar förbättras eller till och med försvinner med tiden. De kan också orsaka gallsten och kan förvärra diabetes mellitus.
Den andra typen av läkemedel, pegvisomant (Somavert), blockerar effekten av överskott av tillväxthormon på kroppen. Detta läkemedel, som ges genom dagliga injektioner, kan orsaka leverskador hos vissa människor.
Ersättning av hypofyshormoner
Om en hypofystumör eller kirurgi för att ta bort den minskar hormonproduktionen, kommer du troligen att behöva ta ersättningshormoner för att bibehålla normala hormonnivåer. Vissa människor som har strålbehandling behöver också ersättas med hypofyshormon.
Vakande väntan
I vaksam väntan – även känd som observation, förväntad terapi eller uppskjuten terapi – kan du behöva regelbundna uppföljningstester för att avgöra om din tumör växer. Detta kan vara ett alternativ om din tumör inte orsakar tecken eller symtom.
Många personer med hypofystumörer fungerar normalt utan behandling om tumören inte orsakar andra problem. Om du är yngre kan vaksam väntan vara ett alternativ så länge du accepterar möjligheten att din tumör förändras eller växer under observationsperioden, eventuellt kräver behandling. Du och din läkare kan väga risken för att symtom utvecklas kontra behandling.
Hantering och stöd
Det är naturligt för dig och din familj att ha frågor under diagnosen och behandlingen av en hypofystumör. Denna process kan vara stressande och skrämmande. Det är därför det är viktigt att lära sig så mycket du kan om din sjukdom. Ju mer du och din familj vet och förstår om varje aspekt av din behandling, desto bättre.
Det kan också vara bra att dela dina känslor med andra i liknande situationer. Kontrollera om det finns stödgrupper för personer med hypofystumörer och deras familjer i ditt område. Sjukhus sponsrar ofta dessa grupper. Ditt medicinska team kan också hjälpa dig att hitta det emotionella stöd du kan behöva.
Förbereder sig för ett möte med en läkare
Du kommer sannolikt att börja med att träffa en primärvårdsläkare. Om din läkare hittar bevis på en hypofystumör kan din läkare rekommendera att du ser flera specialister, till exempel en hjärnskirurg (neurokirurg) eller en läkare som specialiserat sig på störningar i det endokrina systemet (endokrinolog).
Här är lite information som hjälper dig att förbereda dig för ditt möte.
Vad kan du göra
När du gör en tid, fråga om det finns något du behöver göra i förväg, till exempel fasta innan du gör ett specifikt test. Gör en lista över:
- Dina symtom, inklusive alla som kan verka oberoende av anledningen till ditt möte
- Nyckel personlig information, inklusive stora påfrestningar eller förändringar i livet och familjens medicinska historia
- Läkemedel, vitaminer eller kosttillskott du tar, inklusive doser
- Frågor att ställa din läkare
Ta en familjemedlem eller vän med dig, om möjligt, för att hjälpa dig att behålla den information du får.
För en hypofystumör kan du ställa frågor till din läkare:
- Vad orsakar sannolikt mina symtom?
- Vilka är andra möjliga orsaker?
- Vilka specialister ska jag se?
- Vilka tester behöver jag?
- Vad är det bästa sättet att agera på?
- Vilka är alternativ till det primära tillvägagångssätt som du föreslår?
- Jag har dessa andra hälsotillstånd. Hur kan jag hantera dem tillsammans?
- Finns det begränsningar jag måste följa?
Tveka inte att ställa andra frågor.
Vad din läkare kan fråga
Frågor som din läkare sannolikt kommer att ställa inkluderar:
- När började dina symtom?
- Har symtomen varit kontinuerliga eller tillfälliga?
- Hur allvarliga är dina symtom?
- Vad verkar förbättra dina symtom?
- Vad verkar förvärra dina symtom?
- Har du haft tidigare avbildning av ditt huvud av någon anledning tidigare?
.