Serier av tekniker kan utföras av patienter eller läkare för att lindra vanliga hjärtavvikelser, men försiktighet måste iakttas.

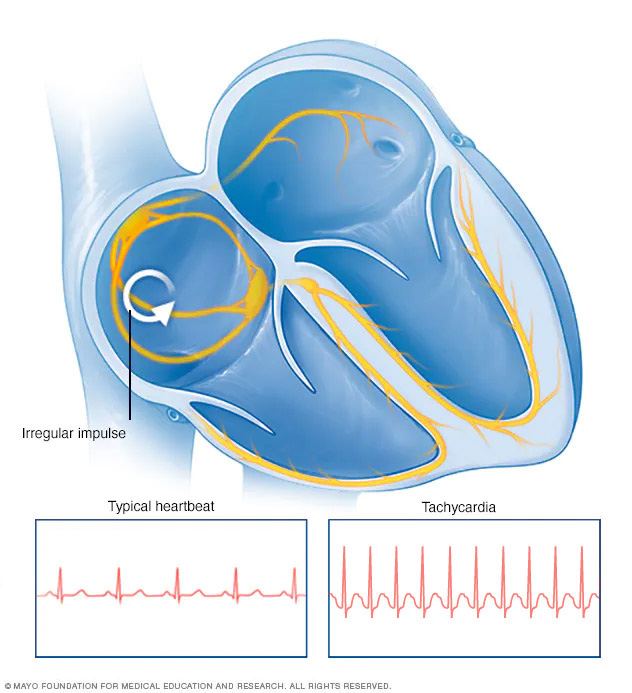
Supraventrikulär takykardi (SVT) är en vanlig hjärtavvikelse som presenterar som en snabb hjärtfrekvens. SVT är en generisk term som används för alla takykardier med ursprung ovanför kammarna och som involverar förmaksvävnad eller atrioventrikulär (AV) nodal vävnad. Denna hjärtrytmstörning kan förekomma hos friska individer och kan inkludera sådana symtom som bröstsmärtor, hjärtklappning, andfåddhet, svettningar, svimning och i sällsynta fall medvetslöshet. Förekomsten av SVT är cirka 35 fall per 100 000 patienter med en prevalens på 2,25 fall per 1000 i den allmänna befolkningen.
Behandling av SVT innebär vanligtvis en kombination av vagala manövrer (VM), mediciner eller elektrisk terapi. Användningen av VM som ett första linjens hanteringsverktyg för att vända SVT i både akutmedicin och prehospital akutvårdsinställning kräver kontinuerlig undersökning och förfining för att definiera både dess lämplighet och effektivitet.
För att förstå hur en vagal manöver fungerar för att sakta ner eller avsluta en snabb hjärtfrekvens är det viktigt att förstå den patofysiologi som ligger bakom SVT. SVT är en snabb hjärtslag som har sitt ursprung i kamrarna ovanför kammarna. SVT kan uppstå på grund av olika orsaker, såsom strukturella avvikelser och hjärtsvikt. Användningen av VM för SVT-hantering kräver också att man definierar vad som utgör en supraventrikulär arytmi och hur detta effektivt kan avslutas genom ökad hjärtinfarkt. Det finns flera klassificeringar av SVT, baserat på den elektriska vägen som tas från förmaken:
Atrioventricular nodal reentrant takykardia (AVNRT) – Detta är den vanligaste paroxysmala SVT. Patienter med AVNRT uppvisar dubbla atrioventrikulära nodingångar med olika elektrofysiologiska egenskaper, de snabba och långsamma vägarna som fungerar som de två extremiteterna i återintagskretsen. De snabba baningångarna nära den kompakta AV-noden och de långsamma baningångarna nära kranshinnans os.
Atrioventrikulär reentrant takykardi (AVRT) – Mekanismen för AVRT skiljer sig i förekomsten av tillbehörsvägar (Kent-buntar). Dessa ledande tillbehörsvägar passerar genom atrioventrikulärt septum och ger således en större återinträde, om än en som passerar genom AV-noden och påverkas på liknande sätt av ökad vagal ton.
Vagusnerven levererar parasympatiska motorfibrer till myokardiet. VM involverar olika tekniker som används för att stimulera aorta baroreceptorer som ligger inom aortabågens väggar och i halspulverna. Dessa receptorer utlöser en ökning av vagal ton, vilket stimulerar ett bradykardisvar på nivån för AV-noden. Detta verkar för att förlänga refraktäriteten i nodalvävnaden och störa återinträde.
Vagala manövreringstekniker
Flera variationer av VM har använts i medicin. Dessa tekniker inkluderar:
- Hosta: Hosta skapar samma fysiologiska respons som att bära ner (se nedan), men kan vara lättare att utföra. Hostan måste vara kraftig och ihållande (dvs. en enda hosta kommer sannolikt inte att vara effektiv för att avsluta arytmi).
- Kallstimulans i ansiktet: Denna teknik innebär att patientens ansikte nedsänks i iskallt vatten. Alternativa metoder inkluderar att placera en ispack på ansiktet eller en tvättlapp blöt i isvatten. De kalla stimuli i ansiktet ska ta cirka 10 sekunder. Denna åtgärd skapar ett fysiologiskt svar som liknar en person som är nedsänkt i kallt vatten (Diver’s Reflex).
- Carotid massage: Denna teknik utförs med patientens nacke i utsträckt läge, huvudet vänt bort från sidan masseras. Endast en sida bör masseras åt gången. Tryck appliceras under käkens vinkel i en mild cirkelrörelse i cirka 10 sekunder. Patienten ska övervakas hela tiden. Observera att denna teknik inte rekommenderas för alla. Patienter som har halsartärstenos och har rökt historia, till exempel, kanske inte är bra kandidater för ingreppet.
- Munkavle: munkavle stimulerar vagusnerven och kan stoppa ett avsnitt av SVT. En tungdepressor sätts kort in i patientens mun och rör vid baksidan av halsen, vilket gör att personen reflekterar munkavle. Gagreflexen stimulerar vagusnerven.
- Avvikande: Denna teknik är medicinskt kallad valsalva-manövrering och är ett av de vanligaste sätten att stimulera vagusnerven. Patienten instrueras att bära sig som om de hade en tarmrörelse. I själva verket förfaller patienten mot en sluten glottis. Ett alternativt sätt att utföra en valsalva-manöver är att berätta för patienten att blåsa genom ett ockluderat sugrör eller fat i en 10 ml spruta i 15-20 sekunder. Dessa manövrar ökar det intrathorakala trycket och stimulerar vagusnerven.
Fyra faser av valsalva manöver
Den första förklaringen bakom processen med att använda en valsalva-manöver beskrevs 1936 av Hamilton et al. och är fortfarande erkänt för sin noggrannhet idag. De beskrev fyra faser som uppstår när man försöker manövrera:
- En övergående ökning av aortatrycket och en kompenserande minskning av hjärtfrekvensen på grund av ökat intrathorakaltryck som genereras under tidig andning och ansträngning mot ett definierat motstånd.
- Slutet av den övergående perioden med minskande aortatryck (och medföljande baroreceptorstimulering) och ökande hjärtfrekvens.
- Slutet på spänningsfasen av manövern, med minskande aortatryck och kompenserande ökning av hjärtfrekvensen (sent i fas 3).
- Ökad venös återgång vilket leder till ökat aortatryck och kompenserande minskning av hjärtfrekvensen (återgå till vilopuls sent i fasen).
Den patofysiologiska verkningsgrunderna för de fyra faserna i manövern baseras på naturen av ökad eldfasthet hos AV-nodvävnad, särskilt på effekten av vagal aktivitet. Denna effekt inträffar genom ökat intratoracalt tryck som leder till baroreceptorstimulering, vilket visas genom hjärtfrekvens och blodtryckssvar.
De bästa tillgängliga bevisen för närvarande, särskilt Taylor och Wongs arbete (2004), stöder följande tre kriterier i en evidensbaserad praktikmodell för valsalva-manöver för SVT-reversering i akutvården:
- Ryggställning – maximal baroreflexkänslighet uppnås i ryggläget, med synkope och andra biverkningar som är mer benägna att observeras hos patienter som sitter eller står.
- 15-sekunders varaktighet av belastning – vanligt använda varaktigheter är 15 och 20 sekunder, med den första som föreslås för nödinställningen och den längre varaktigheten rekommenderas för diagnosinställningen. Sammantaget måste varaktigheten maximera det autonoma svaret och vara acceptabelt av patienten för att vara effektiv.
- Ett intrathoracalt / intraoralt tryck (öppen glottis) på 40 mmHg – studier tyder på att trycknivåer på 30 mmHg eller lägre är ineffektiva för att generera lämplig vagal respons, eller att trycknivåer över 50 mmHg sannolikt kommer att resultera i biverkningar som retinal blödning eller stroke. Användningen av 40 mmHg som ett säkert tryck stöds.
Försiktighetsåtgärder
Patienterna bör instrueras hur de ska utföra VM ordentligt innan de försöker. Dessutom rekommenderas halspulsmassage endast för utvalda patienter och får endast utföras av en läkare.
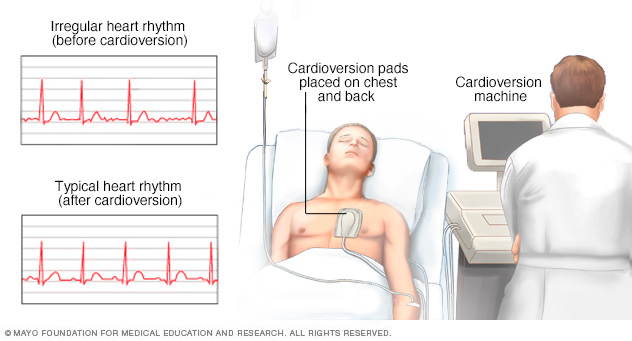
Det är viktigt att förstå att det inte alltid är lämpligt att ha en VM för patientförsök. Till exempel, om patienten har SVT och är instabil, kan VM fördröja slutgiltig behandling som kardioversion. Vissa potentiella komplikationer inkluderar yrsel och arytmi med ursprung i kammarna.
De flesta patienter kan lätt lära sig hur man utför VM och de kan göras nästan var som helst. Om en läkare säkerställer att en patient är en lämplig kandidat för VM kan patienten instrueras att utföra manövrar hemma i vissa situationer.
Hanteringen av SVT med hjälp av VM har förlitat sig på ett århundraden gammalt förfarande, som endast har genomgått mindre ändringar över tiden. Identifieringen av specifika typer av nodal re-entrant takykardi kan, med ytterligare forskning, identifiera vilken SVT-rytm som bäst kan återgå med VM i de tidiga stadierna av arytmi. Ytterligare prehospital- och akutavdelningsforskning kan ge fördelar för VM-praxis genom att undersöka varaktigheten av symtom och reversionsframgång, en lämplig restitutionstid mellan VM-försök och antalet VM-försök som ger maximal reversionseffekt före annat terapeutiskt ingrepp.
.